Hipoglucemia diabética:
Auto-evaluación de conocimientos prácticos
Esta auto-evaluación de la hipoglucemia diabética proporciona un repaso general de la naturaleza, las causas, y la resolución de la misma.
Va dirigida a toda persona que vive con diabetes mellitus (DM) que utiliza insulina(s) en su autotratamiento y automanejo de esta condición incurable.
Las respuestas "correctas" indicadas a continuación no serán siempre las correctas para las personas que viven con diabetes mellitus, tipo 2 (DM2) si están utilizando las clases de drogas que se llaman sulfonilureas (glimiperida, glibenclamida, glipizida, clorpropamida, etcétera) o glínidas (nateglinida, repaglinida).
¿Por qué? Porque estas dos clases de drogas también pueden producir hipoglucemia, sin la inyección de insulina exógena. Pero la hipoglucemia producida por exceso de estas drogas está producido por un exceso de insulina pancreática endógena. Y no tiene la misma duración que la hipoglucemia diabética producida por las insulinas exógenas.
Por ende, el tratamiento y la resolución de la hipoglucemia producida por estas dos clases de drogas son únicos. No están incluidos en este repaso de la hipoglucemia diabética causada por exceso innecesario de insulina exógena.
En este "examen" de conocimientos, sus respuestas a las preguntas podrán indicar su comprensión de lo teórico y lo práctico de la hipoglucemia diabética. Cada pregunta puede tener más de una respuesta correcta.
1. La información sobre el tratamiento correcto de sobredosis accidentales de insulina es necesaria
2. Una sobredosis accidental o intencional de insulina, de cualquier tipo, puede conducir a
| la ceguera en los dos ojos | |
| la amputación de una pierna | |
| la
hipoglucemia diabética |
|
| la hiperglucemia |
3. La hipoglucemia diabética se define como la hipoglucemia debida a que una persona que vive con DM1 ó DM2 se inyecte demasiada insulina exógena, relativa a:
4.
El exceso de insulina exógena inyectada no produce una hipoglucemia
diabética inmediatamente, sino de acuerdo al pico y la duración de
acción hipoglucemiante de la insulina inyectada. ¿Cuáles
insulinas producen hipoglucemia diabética más fácilmente?
| las
insulinas basales (Tresiba, Levemir, Lantus) |
|
| las insulina prandiales y de corrección de la hiperglucemia (Regular, Humalog, NovoRapid, Shorant, Fiasp) |
5.
Aparte de la insulina misma, los elementos o factores que
contribuyen a que los niveles de glucosa sanguínea bajen
son:
| la enfermedad física | |
| el estrés | |
| la alimentación | |
| el ejercicio físico |
|
| el nopal | |
| hacer mucha actividad física sin tomar insulina |
6. Las dosis de insulínas
necesarias no varían con el tiempo ni con la actividad física ni con
los alimentos
seleccionados.
| falso | |
| cierto |
7. ¿Cuál de estas insulinas más fácilmente produce hipoglucemia diabética si la dosis inyectada es 1 ó 1.5 unidades más que la exacta correcta necesaria para la normoglucemia?
| insulina degludec | |
| insulina NPH | |
| insulina detemir | |
| insulina lispro |
|
| insulina Tresiba |
8. Las dosis de insulina recetadas o recomendadas por el/la profesional de la salud o Educador/a en Diabetes para una persona que tiene DM1 ó DM2:
9. Un alto grado de cuál(es)
de los siguientes es clave en el control glucémico relativamente
normal seguro (71 — 99 mg/dL) de la DM1 y DM2:
10. El "control" óptimo y más seguro de la DM de cualquier tipo quiere decir que los niveles de glucosa sanguínea se mantienen generalmente en el rango de valores "normales." Estos niveles son:
11. Algunos de los factores
que causan que los niveles de glucosa sanguínea suban son:
12. El control normal o
relativamente normal de la glucosa sanguínea, por la persona que
vive con cualquier tipo de DM, requiere de constante balance entre
cinco variantes o elementos básicos. Estos son:
13. Ejemplos de maneras racionales y prácticas de minimizar errores accidentales en la administración de las insulinas son:
14. Para una persona que tiene DM1 ó DM2, tomar bebidas alcohólicas favorece el desarrollo de la hipoglucemia seria siempre y cuando junto con el alcohol la persona no consuma:
15. Haberse inyectado accidentalmente y sin intención una dosis insuficiente o excesiva de insulina puede provocar sentimientos de:
| esperanza | |
| enojo con su mamá o su pareja | |
| una baja de autoestima | |
| depresión |
|
| orgullo | |
| rebelión | |
| enojo consigo mismo/a | |
| vergüenza | |
| culpabilidad | |
| frustración | |
| estupidez | |
| desesperación |
16. Causas comunes de una sobredosis accidental de insulina Regular o ultrarrápida (como aspart, glulisina, lispro), incluyen:
17. El hábito y la rutina
de inyectarse de insulina cada día imposibilitan errores en la dosis
de insulina inyectada.
| falso | |
| cierto |
18. Es fácil que cuáles dos realidades aumenten la severidad de los síntomas de hipoglucemia en el ser humano.
| el estrés psicológico | |
| la menstruación | |
| tener una edad avanzada | |
| la dislexia |
19. ¿Cada cuánto una persona que vive con DM1 está obligada a aplicarse insulina para mantener la salud y la vida?
| nunca | |
| cada hora |
|
| cada día | |
| cada dos días |
20. ¿Cuál de estas insulinas es la única de que una sola inyección puede producir dos episodios de hipoglucemia diabética en el mismo día, en un lapso de 3 — 9 horas?
| insulina degludec/Tresiba | |
| insulina detemir/Levemir | |
| insulina NPH | |
| insulina
glargina/Lantus |
21. Unas causas comunes de hipoglucemia diabética son:
22. ¿A qué edad es el diagnóstico pico de la DM1?
| 6 meses de edad | |
| 5 años de edad | |
| 14 años de edad | |
| 21 años de edad |
|
| 27 años de edad |
23. Cuando una persona que vive con DM1 ó DM2 tiene signos y/o síntomas de hipoglucemia diabética, no es necesario utilizar el medidor casero de glucosa en sangre o el monitor continuo de glucosa en sangre para confirmar que el valor sea menos de 70 mg/dL.
| falso | |
| cierto |
24. La ventaja principal de la normalización de los niveles de glucosa en sangre mediante múltiples pequeñas dosis diarias de insulina, para las personas que viven con DM1 ó DM2, es que:
| puede prevenir las complicaciones diabéticas tardías | |
| es fácil,
sencillo y barato |
|
| se puede aprender a normalizar la glucemia en menos de 30 minutos | |
| no es necesario nunca
alterar las dosis originales |
25. El tratamiento intensificado de la DM incorpora el uso de insulina prandial e insulina basal, en un total de 3 — 5+ inyecciones al día, con el objetivo de lograr la normoglycemia aproximada. Este automanejo de la glucemia puede reducir importantemente el desarrollo y la severidad de las complicaciones diabéticas tardías, siempre y cuando:
26. La desventaja principal del tratamiento intensificado de la DM es la necesidad de aprender bien las técnicas de normalizar:
| la hiperglucemia | |
| la cetoacidosis | |
| la
hipoglucemia |
|
| el hambre |
|
| el cansancio físico |
27. Actualmente, el autotratamiento de la DM1 y la DM2 utiliza 2 ó más insulinas, una prandial (para antes de los alimentos) y una basal (de más larga duración, con 2 ó más inyecciones diarias). Las insulinas prandiales también se utilizan para "bolos" de corrección de la hiperglucemia diabética. ¿Cuál o cuáles de estas insulinas es/son para uso preprandial y en "bolos" de corrección?
| insulina degludec/Tresiba | |
| insulina glulisina/Shorant | |
| insulina Regular | |
| insulina
lispro/Humalog |
28. ¿Cuál de estas insulinas es de acción ultrarrápida, es decir, para uso prandial y de corrección de la hiperglucemia diabética?
| insulina degludec/Tresiba | |
| insulina NPH | |
| insulina aspart/Novorapid | |
| insulina
glargina/Lantus |
|
| insulina aspart+/Fiasp |
29. Es esencial aprender a prevenir, reconocer y saber tratar bien la hipoglucemia diabética (bajo azúcar en la sangre, menos de aproximadamente 70 mg/dL) porque ésta es casi inevitable en el autotratamiento insulínico de la DM.
| falso | |
| cierto |
30. La hipoglucemia diabética por lo regular requiere de internación en el hospital para su tratamient.
| falso | |
| cierto |
31. La hipoglucemia diabética por lo regular es fatal.
| falso | |
| cierto |
32. Un nivel terapéutico de hipoglucemia diabética se define como el nivel de glucosa sanguínea que deberá de tratarse con tabletas de glucosa o con glucagon. ¿Cuál medición del medidor casero de glucosa o el monitor continuo de glucosa indica la presencia de hipoglucemia terapéutica?
| 241 mg/dL | |
| 100 mg/dL | |
| 47 mg/dL | |
| 69 mg/dL |
|
| 70 mg/dL |
33. Un nivel clínico de hipoglucemia diabética se define como el nivel de glucosa sanguínea en que aparecen signos o síntomas neurogénicos (síntomas de alarma o aviso) y/o neuroglucopénicos (síntomas de una falta cerebral de glucosa). ¿Cuál medición del medidor casero de glucosa o el monitor continuo de glucosa indica la presencia de hipoglucemia clínica?
34. La hipoglucemia diabética pone en peligro la vida de la persona que tiene DM si no se trata oportuna y correctamente.
| falso | |
| cierto |
35. La hipoglucemia diabética sucede
36. Cada persona que vive con DM, ya sea niña, adolescente, adulta o anciana, tendrá unos síntomas típicos o personales de la hipoglucemia diabética. En cuanto aparezca uno ó más de estos síntomas, hay que hacer dos cosas:
37. La hipoglucemia diabética
nocturna (es decir, mientras que la persona que tiene DM duerme)
puede presentarse SIN síntoma alguno. Indicaciones posteriores
o más tardes de haber tenido hipoglucemia nocturna incluyen:
| falta de hambre al despertarse en la mañana | |
| haber tenido pesadilla(s) | |
| dolor de cabeza frontal | |
| hambre excesiva |
|
| sábanas húmedas o mojadas por sudoración |
38. Cuando la persona que vive con DM sospeche la presencia de hipoglucemia pero por el momento no tenga acceso a su medidor de glucosa o monitor continuo de glucosa, debe tomar una tableta parcial o entera de glucosa y luego, tan pronto sea posible:
39. Se puede sospechar la presencia de hipoglucemia diabética cuando la persona que vive con DM y utiliza insulina en su autotratamiento:
| experimente
tres ó más síntomas de hipoglucemia diabética |
|
| tenga sed | |
| tenga hambre |
|
| tenga un sólo síntoma
o signo de hipoglucemia diabética |
40. ¿Quién es la persona responsable de resolver los casos de hipoglucemia diabética causada en adultos por una dosis excesiva de insulina o un aumento erróneo de la misma?
| el/la
médico/a internista |
|
| el/la endocrinólo/a | |
| su mamá | |
| la persona que vive
con DM |
|
| el/la Educador/a en Diabetes |
41. La hipoglucemia diabética puede presentarse en cualquier momento y con una rapidez sorprendente. Si la hipoglucemia es grave, la persona con DM puede perder conocimiento. Por estas razones, es esencial que la persona que tiene DM informe y enseñe a algunas personas en su alrededor cómo reconocer y tratar la hipoglucemia de cualquier grado de gravedad. Estas personas incluyen:
| amigas/amigos | |
| familiares | |
| novia / novio / pareja | |
| conductores de
transporte público |
|
| compañeros de escuela o trabajo | |
| vecinos/as | |
| maestro/a, jefe/a | |
| empleadas/empleados |
43. Los alimentos como el pastel, el pay, las galletas, el chocolate y el helado no sirven para tratar la hipoglucemia diabética. ¿Por qué?
44. Después de tratar correctamente un episodio de hipoglucemia diabética con la ingesta de una cantidad medida de tableta(s) de glucosa, que es carbohidrato, se recomienda:
45. Las tres mejores maneras de prevenir la hipoglucemia diabética son:
46. Unas causas de niveles de glucosa sanguínea anormalmente elevados durante el día son:
47. El más fuerte efecto o su "pico de acción" de la insulina humana rápida, también llamada "Regular" o cristalina, es generalmente de:
| 4
— 6 horas después de la inyección |
|
| 2 — 4 horas después de la inyección | |
| 10 — 15 minutos después de la inyección | |
| 1 — 2 horas después
de la inyección |
|
| 0 — 60 minutos después de la inyección |
48. Las insulinas varían en su tiempo de máxmia acción o su "pico" y también en su duración de acción. Además el pico y la duración varían un poco de persona en persona. Un análogo de insulina de acción ultrarrápida, la lispro/Humalog, se utiliza para proporcionar acción hipoglucemiante durante un período de aproximadamente cuántas horas después de su aplicación:
| 0 — 6 horas | |
| 4 — 6 horas | |
| .75 — 3.5
horas |
|
| 1 — 3.5 horas |
49. Signos de hipoglucemia diabética que debieran ser tratados inmediatamente con glucagon incluyen:
| taquicardia |
|
| convulsiones | |
| ataque de risa | |
| dolor de cabeza
frontal |
|
| pérdida de consciencia |
50. El glucagon es una hormona que, igual que la insulina, se produce en el páncreas y
51. El glucagon viene en estuche de plástico, con jeringa de vidrio que contiene 1 mL de agua estéril. Se mezcla la tableta seca de glucagon con todo el agua hasta que sea transparente.
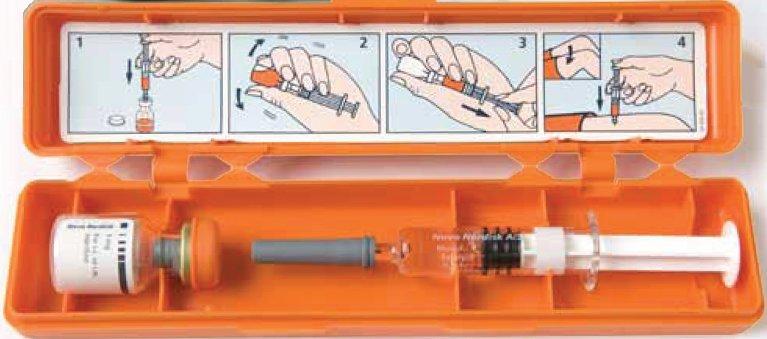
La dosis recomendada es 1 mL de glucagon líquido para adultos ó .5 mL para niños/niñas de menos de 45 kilogramos de peso. El efecto secundario más común e incómodo de estas dosis es:
| vómito | |
| somnolencia | |
| náusea | |
| estreñimiento |
52. Sin embargo, el efecto del glucagon inyectado es mínimo o nulo bajo las siguientes condiciones:


Dr. Stan De Loach

Educador en Diabetes

Diabetes en México: Observaciones, opciones y opiniones
49 mitos y creencias acerca de la diabetes mellitus
La mafia médica
¿Cuál es la función corporal de la glucosa?
Menú festivo de la realeza inglesa del año 1617
Los alimentos y la diabetes mellitus
Por qué decidí seguir una dieta de pocos carbohidratos
Prevención y tratamiento de hiperglucemia diabética
Consejos para la inyección indolora de insulina
Sitios para la inyección de las insulinas
Nivel de glucosa en ayunas de niños sin diabetes mellitus
Fasting glucose levels in children without diabetes mellitus
La adolescencia: Aprendizaje por la experiencia propia
A1c%: Su porcentaje convertido en mg/dL
Interview with Dr. Stan De Loach
Entrevista con el Dr. Stan De Loach
Diabetes mellitus, tipo 1: Las supuestas causas
DM2: Primeros pasos
Diabetes gestacional (DMg)
La "prediabetes"
Unas complicaciones diabéticas
Diabetes mellitus: Preguntas y respuestas #1
Diabetes mellitus: Preguntas y respuestas #2
Diabetes mellitus: Preguntas y respuestas #3
Diabetes mellitus: Preguntas y respuestas #4
Diabetes mellitus: Preguntas y respuestas #5
Diabetes mellitus: Preguntas y respuestas #6
Consultas
Mapa del sitio: diabetes-safari.com

